Панариций: причины, симптомы, лечение
Панариций (МКБ L03.0) — остро протекающий воспалительный процесс тканей пальцев с образованием гнойного очага. Поражаться могут пальцы верхних и нижних конечностей. Патология известна со времен Гиппократа и сохраняется в наши дни. Гнойный воспалительные процесс пальцев может приводить к тяжелым осложнениям, распространению бактерий по всему организму, возникновению психологических и социальных проблем, ведь кисть — это орган труда, а стопа — орган движения.
Причины появления панариция
Панариций появляется в результате проникновения в мягкие ткани возбудителей, вызывающих гнойное воспаление. В большинстве случаев это стафилококки, значительно реже стрептококки или кишечная палочка. Бывает, что воспаление вызывают ассоциации нескольких микроорганизмов.
Возможность попадания бактерий внутрь кожи обусловлена наличием:
- микротравм и поверхностных эрозий;
- ссадин и царапин;
- термических и химических ожогов;
- заусенцев и следов от уколов;
- заноз и других мелких инородных тел (шипов от растений, песчинок).
Провоцирующими моментами могут быть потертости, вросший ноготь, мозоли, переохлаждения, частое увлажнение и загрязнение.
Предрасполагающими факторами являются сахарный диабет, хроническая сосудистая недостаточность, нарушения обмена веществ при авитаминозе.
Симптомы и признаки панариция
Панариций на пальце возникает значительно чаще на руке, чем на ноге.
Есть формы, затрагивающие поверхностные ткани, а есть с поражением более глубоких тканей.
В развитии панариция как у ребенка, так и у взрослого есть две стадии воспаления:
- Серозная, или начальная, когда в очаге наблюдаются отек, болезненность и гиперемия. Еще нет гноя, на этой стадии можно использовать мази от панариция, проводить консервативное лечение. Это обратимая стадия. Процесс может разрешиться без хирургического вмешательства, но может и прогрессировать с развитием следующей стадии.
- Гнойная. В этом случае формируется гнойник, требующий оперативного вмешательства.
Клинически различают среди поверхностных форм:
- Кожный панариций протекает наиболее легко. Гнойник образуется в толще кожи и не распространяется на соседние ткани.
- Подкожный панариций встречается чаще других форм. Воспаление локализуется в подкожной клетчатке, характеризуется пульсирующей болью и выраженным отеком. На поверхности кожи появляется участок гиперемии, горячий на ощупь, резко болезненный, если дотронуться.
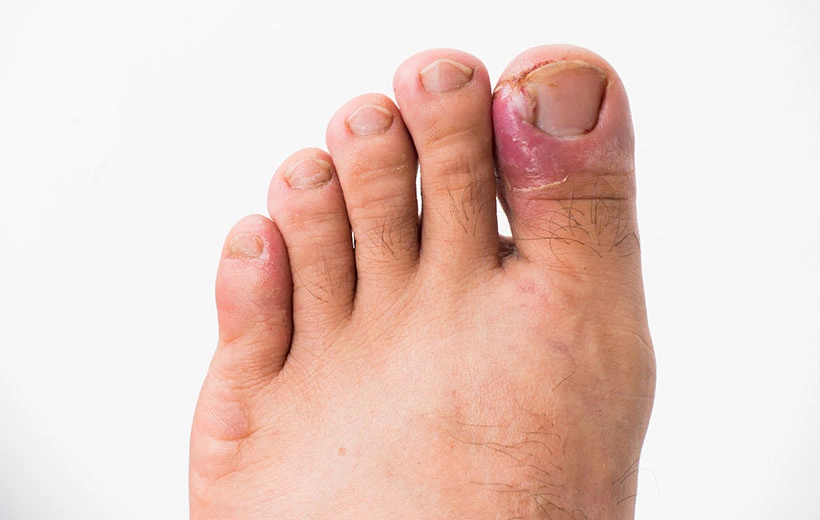
- Подногтевой панариций. Гнойный очаг виден через ноготь. Ногтевая пластина может отслаиваться и деформироваться. Отмечается резкая болезненность при надавливании на ноготь.
- Околоногтевой панариций. Его называют паронихия. Часто развивается после посещения маникюрного салона или неправильного ухаживания за ногтями.
- Воспаление формируется на ногтевом валике. При надавливании на это место из-под околоногтевого валика выделяется гной.
Есть глубокие формы, если процесс выходит за пределы кожи и подкожной клетчатки:
- Сухожильный панариций, когда гной образуется на поверхности ложа сухожилия. Особенно опасны осложнениями поражения 1-го и 5-го пальцев, которые связаны напрямую с предплечьем. Характеризуется выраженной болезненностью, усиливающейся при сгибании и разгибании пальцев.
- Суставной панариций, если гнойное воспаление затрагивает межфаланговые суставы. Помимо резкой боли при движении выявляется местное утолщение сустава.
- Костный образуется при прогрессирующем течении других видов панарициев. Отмечается деструкция костной ткани, выявляется длительно незаживающее воспаление.
Для всех видов и форм характерны общие симптомы воспалительного очага:
- гиперемия места воспаления;
- повышение местной температуры;
- отек окружающих тканей;
- боль;
- нарушение функции.
Проявления кожного панариция протекают обычно без симптомов общей интоксикации. Во всех остальных случаях:
- часто повышается температура тела выше 38 ℃;
- отмечается озноб;
- беспокоит слабость;
- нарушаются сон и аппетит.
Осложнения панариция могут быть местного и распространенного характера.
Локально происходит проникновение воспаления в более глубокие ткани, с вовлечением всех анатомических структур, которые есть в пальце. Такой процесс называется пандактилитом. При таком поражении палец имеет синюшно-багровую окраску, значительно увеличен в объеме за счет отека. Боль интенсивная, пульсирующая, при движении отдает в кисть и предплечье. На пальце свищи с гнойным отделяемым. Повышена температура тела до фебрильных цифр, увеличены и резко болезненны ближайшие к месту воспаления лимфоузлы. При таком течении болезни есть риск потери пальца.
При распространении воспаления:
- Развивается сепсис, когда бактерия попадает в кровоток и разносится по всему телу, формируя отдаленные очаги воспаления в разных органах и тканях. Состояние характеризуется тяжестью, высокой лихорадкой, возможна угроза жизни больного.
- Формируется флегмона кисти, предплечья. Поражение сопровождается потрясающим ознобом, подъемом температуры тела, покраснением и отеком руки.
- Образуются очаги гнойного воспаления в костях запястья или стопы, то есть развивается остеомиелит.
Среди других осложнений панариция могут быть воспаления стенок сосудов (флебит), формирование тромбов (тромбоз).
Диагностика панариция
Диагноз устанавливает врач-травматолог после осмотра.
Дополнительно при подозрении на прогрессирование и распространение процесса назначают:
- клинический анализ крови для контроля за активностью процесса и эффективностью назначенной терапии;
- посев отделяемого из патологического очага с целью определения возбудителя и чувствительности его к антибиотикам и бактериофагам;
- рентген кисти или стопы в зависимости от локализации воспаления, чтобы понять глубину поражения.
При развитии осложнений, подозрении на сепсис проводят посев крови на флору, биохимический анализ крови, определение свертывающей активности крови, исследование мочи.
По показаниям делают ЭКГ, УЗИ органов брюшной полости, рентген грудной клетки.
Лечение панариция
Лечение проводится на начальных стадиях консервативно. Назначаются антибиотики и мази от панариция.
При формировании гнойного очага проводится операция вскрытия панариция. После хирургического вмешательства назначают антибиотики, противовоспалительные препараты, проводят обработку полости растворами антисептиков, бактериофагов.
При тяжелом течении, подозрении на развитие осложнений показана госпитализация в отделение гнойной хирургии.
В условиях стационара назначается внутривенная инфузионная терапия растворами, уменьшающими интоксикацию, улучшающими кровоток в капиллярах, не дающими образовываться тромбам. Антибактериальная терапия проводится также внутривенно. Это позволяет антибиотику попадать быстрее в место воспаления и оказывать более сильное действие.
Дополнительными методами лечения при любых формах панариция являются:
- Физиопроцедуры, помогающие ускорить регенерацию тканей и уменьшить симптомы воспаления.
- Лазерная терапия, обладающая противовоспалительной и бактерицидной активностью.
- Лечебная гимнастика в период выздоровления, чтобы сохранить подвижность кисти и стопы, на дать сформироваться контрактурам.
Профилактика панариция — это правильная обработка первичных ран на коже рук и ног, использование местных антисептиков при появлении даже микротравм. Также большое значение имеет соблюдение правил гигиены, содержание в чистоте рук и ног.
